# Réflexe vomitif : comprendre ce mécanisme et apprendre à le maîtriser
Le réflexe nauséeux, communément appelé réflexe vomitif ou gag reflex, représente un mécanisme de défense sophistiqué que notre organisme déclenche pour protéger les voies respiratoires. Cette réaction involontaire, bien qu’essentielle à notre survie, peut parfois devenir problématique dans certaines situations quotidiennes ou médicales. Que ce soit lors d’une visite chez le dentiste, en mangeant certains aliments, ou même en brossant vos dents, ce réflexe peut transformer des gestes simples en véritables défis. Selon les données épidémiologiques récentes, environ 10 à 15% de la population présente une hypersensibilité marquée de ce réflexe, impactant significativement leur qualité de vie. Comprendre les fondements neurophysiologiques de ce mécanisme constitue la première étape vers une meilleure gestion de cette réaction parfois invalidante.
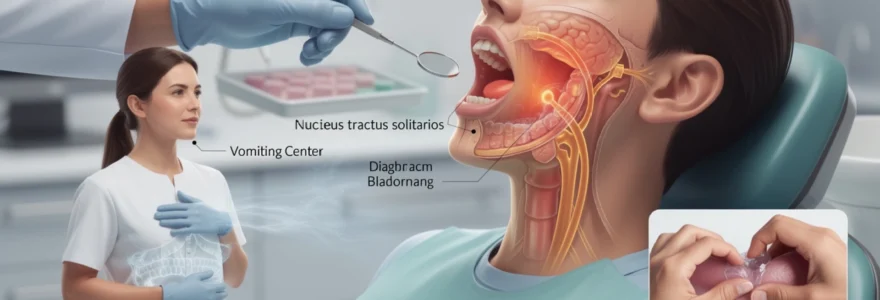
Physiologie du réflexe nauséeux : mécanismes neurologique et anatomique
Le réflexe nauséeux constitue une réponse protectrice complexe orchestrée par votre système nerveux. Cette cascade neurophysiologique implique plusieurs structures anatomiques interconnectées qui travaillent en parfaite synchronisation. Lorsqu’un stimulus touche certaines zones sensibles de votre cavité buccale, une séquence d’événements neurologiques se déclenche instantanément pour vous protéger d’une potentielle obstruction des voies aériennes. Cette réaction, inscrite dans notre patrimoine génétique depuis des millions d’années d’évolution, demeure aujourd’hui aussi efficace qu’elle était vitale pour nos ancêtres. Les recherches récentes en neurosciences ont permis de cartographier précisément les circuits neuronaux impliqués, révélant la sophistication remarquable de ce système défensif.
Stimulation des zones gâchettes : palais mou, base linguale et paroi pharyngée postérieure
Votre bouche abrite plusieurs zones hautement sensibles qui, lorsqu’elles sont stimulées, peuvent déclencher le réflexe nauséeux. Le palais mou, cette portion flexible située à l’arrière de votre palais, constitue l’une des principales zones gâchettes. La base de votre langue, particulièrement sa partie postérieure, présente également une sensibilité accrue. La paroi pharyngée postérieure, ce tissu tapissant l’arrière de votre gorge, complète ce trio de zones réflexogènes. Des études électrophysiologiques ont démontré que la densité des récepteurs sensoriels dans ces régions varie considérablement d’un individu à l’autre, expliquant pourquoi certaines personnes présentent un seuil de déclenchement beaucoup plus bas que d’autres.
Activation du nerf glossopharyngien et du nerf vague dans la transmission sensorielle
La transmission de l’information sensorielle depuis les zones gâchettes vers votre cerveau s’effectue principalement via deux nerfs crâniens majeurs. Le nerf glossopharyngien (IX) innerve la base de votre langue et le pharynx supérieur, tandis que le nerf vague (X) contrôle les régions pharyngées plus profondes. Ces fibres nerveuses afférentes transportent l’information à une vitesse impressionnante, atteignant le tronc cérébral en quelques millisecondes seulement. Cette rapidité de transmission explique pourquoi votre réflexe se déclenche pratiquement instantanément,
avant même que vous ayez le temps de prendre conscience de la gêne. Ces signaux sensoriels convergent vers des relais centraux précis, où ils sont intégrés, modulés puis traduits en une réponse motrice coordonnée. À ce stade, votre volonté n’a quasiment plus de prise : le réflexe vomitif s’impose comme un véritable « pilote automatique » chargé de la sécurité de vos voies aériennes.
Rôle du noyau du tractus solitaire et du centre du vomissement médullaire
Une fois les signaux transmis par le nerf glossopharyngien et le nerf vague, ils sont traités au niveau du tronc cérébral, plus précisément dans le noyau du tractus solitaire (NTS). Ce noyau joue un rôle de « centre de tri » sensoriel : il reçoit non seulement les informations oropharyngées, mais aussi des signaux provenant du système digestif, du système cardiovasculaire et même de l’oreille interne. Sur cette base, il évalue la dangerosité du stimulus et décide d’activer ou non le réflexe nauséeux.
Lorsque le seuil de déclenchement est atteint, le NTS communique avec le centre du vomissement situé dans la médulla oblongue. Ce centre médullaire orchestre alors une réponse très structurée impliquant de nombreux groupes musculaires. Des travaux d’imagerie fonctionnelle ont montré que ces structures agissent comme un « hub » réflexe, capable d’intégrer des influences supérieures, notamment issues du système limbique (émotions) et du cortex (anticipation), ce qui explique pourquoi le réflexe vomitif est à la fois automatique et modulable par votre état psychologique.
Réponse motrice coordonnée : contraction du diaphragme et musculature abdominale
Lorsque le centre du vomissement donne le signal, une séquence motrice très précise se met en place. Les muscles du larynx se contractent pour fermer la glotte et protéger les voies respiratoires, tandis que le voile du palais se relève pour isoler la cavité nasale. En parallèle, la paroi abdominale et le diaphragme se contractent de manière synchronisée, augmentant brutalement la pression intra-abdominale et intragastrique.
Ce mouvement peut se comparer à l’action d’une pompe à pression inversée : l’estomac est comprimé vers le haut, forçant le contenu à remonter en direction de l’œsophage, puis de la bouche. Dans un réflexe nauséeux « simple », la séquence s’interrompt souvent avant le véritable vomissement, se limitant à des haut-le-cœur et à une salivation abondante. Mais les mêmes circuits moteurs sont mobilisés. Cette réponse coordonnée est si efficace que, même en cas de stimulus inattendu (un instrument dentaire, un aliment mal positionné), l’organisme peut expulser rapidement l’élément perçu comme dangereux.
Facteurs déclencheurs et variations individuelles du seuil réflexe
Si le réflexe vomitif suit une architecture neurophysiologique commune, son seuil de déclenchement varie largement d’une personne à l’autre. Vous avez peut-être déjà constaté que certains tolèrent sans difficulté des examens ORL ou dentaires, tandis que d’autres réagissent au simple contact de la brosse à dents au fond de la bouche. Cette variabilité dépend à la fois de facteurs sensoriels, génétiques, anatomiques et psychologiques. Comprendre ces différences individuelles est essentiel pour adapter les stratégies de désensibilisation et mieux contrôler un réflexe nauséeux trop envahissant.
Hypersensibilité tactile oropharyngée et facteurs génétiques prédisposants
Certaines personnes présentent une hypersensibilité tactile oropharyngée, c’est-à-dire que les récepteurs nerveux de la bouche et du pharynx réagissent de façon exagérée à des stimuli pourtant modérés. Des études cliniques suggèrent que cette hyperréactivité sensorielle pourrait être en partie héritée : on observe fréquemment des antécédents de réflexe vomitif marqué chez plusieurs membres d’une même famille. Cette composante génétique n’est pas encore totalement élucidée, mais elle semble impliquer des différences dans l’expression des récepteurs mécanosensoriels et dans la modulation centrale de la douleur et de l’inconfort.
Concrètement, cela signifie qu’un même geste – par exemple une cuillère qui touche le voile du palais – déclenchera, chez vous, une réaction bien plus intense que chez quelqu’un d’autre. Cette sensibilité est parfois associée à d’autres manifestations, comme une gêne importante lors de soins dentaires, des difficultés à avaler certains comprimés, voire une intolérance à certaines textures alimentaires. La bonne nouvelle, c’est que même lorsque cette hypersensibilité est d’origine constitutionnelle, elle peut être modulée par des techniques de désensibilisation ciblées.
Impact de l’anxiété anticipatoire et du conditionnement psychologique
Le réflexe vomitif ne dépend pas uniquement de la stimulation physique des muqueuses : votre cerveau émotionnel joue également un rôle clé. Si vous avez vécu un épisode désagréable – vomissements violents, soins dentaires difficiles, fausse route alimentaire – votre système nerveux peut associer certains contextes (odeurs, lieux, instruments) à cette expérience négative. C’est ce que l’on appelle un conditionnement psychologique. Dès lors, l’anxiété anticipatoire peut abaisser votre seuil réflexe : le simple fait d’entrer dans le cabinet dentaire ou de penser à une empreinte peut suffire à déclencher des haut-le-cœur.
Cette interaction entre émotions et réflexe nauséeux se rapproche d’une boucle de rétroaction : plus vous redoutez la survenue du réflexe vomitif, plus vous êtes tendu, plus les muscles de votre gorge se contractent et plus la probabilité de déclenchement augmente. À l’inverse, les approches de gestion du stress (respiration, hypnose, thérapies cognitivo-comportementales) permettent souvent de briser ce cercle vicieux en agissant sur la dimension émotionnelle. Vous l’aurez compris : travailler sur votre anxiété anticipatoire est aussi important que d’agir sur la sensibilité locale de votre gorge.
Influence des variations anatomiques du palais et de la morphologie linguale
Les caractéristiques anatomiques de votre cavité buccale influencent également la fréquence et l’intensité du réflexe vomitif. Un palais ogival (très voûté et étroit), une langue volumineuse ou une arcade dentaire postérieure resserrée peuvent réduire l’espace disponible et faciliter le contact des instruments ou des aliments avec les zones gâchettes. De même, certaines malocclusions (mauvais emboîtement des dents) ou des amygdales volumineuses rapprochent mécaniquement les structures réflexogènes des objets introduits dans la bouche.
Ces variations anatomiques ne sont pas pathologiques en soi, mais elles expliquent pourquoi certaines personnes semblent « manquer de place » au fond de la bouche, surtout lors des procédures dentaires ou des prises d’empreintes. Dans ces cas, les équipes soignantes adaptent le matériel (plateaux d’empreinte plus petits, films radiographiques fins, instruments plus courts) et privilégient des positionnements spécifiques pour limiter le contact direct avec le voile du palais et la paroi pharyngée postérieure. Un examen clinique attentif permet souvent d’identifier ces particularités et de prévoir des mesures préventives ciblées.
Techniques de désensibilisation progressive pour le contrôle du réflexe
Bonne nouvelle : un réflexe vomitif hypersensible n’est pas une fatalité. Comme tout réflexe conditionné ou modulable, il peut être entraîné et atténué grâce à des techniques de désensibilisation progressive. L’objectif n’est pas de supprimer complètement ce mécanisme protecteur – ce serait dangereux –, mais d’augmenter votre seuil de tolérance pour qu’il ne se déclenche plus à la moindre stimulation. Nous allons passer en revue plusieurs approches complémentaires, que vous pouvez mettre en pratique seul(e) ou avec l’aide d’un professionnel de santé (dentiste, orthophoniste, kinésithérapeute, psychologue).
Protocole d’exposition graduelle avec stimulation contrôlée des zones sensibles
L’exposition graduelle s’inspire des principes de la thérapie comportementale : il s’agit d’habituer peu à peu vos muqueuses oropharyngées à des stimulations de plus en plus proches des zones gâchettes. Vous commencez par des contacts très antérieurs (bout de la langue, face interne des joues), avec un instrument inoffensif comme une brosse à dents souple ou un bâtonnet dentaire. Puis, au fil des séances, vous reculez progressivement vers le milieu de la langue, le bord du palais dur, puis enfin vers le voile du palais, en respectant toujours votre seuil de confort.
Un exemple concret ? Pendant une à deux semaines, vous pouvez brosser délicatement la partie antérieure de la langue en allongeant la durée de contact de quelques secondes chaque jour. Lorsque cette étape est bien tolérée, vous déplacez la zone de brossage d’un ou deux millimètres vers l’arrière, en vous arrêtant dès que l’envie de haut-le-cœur devient trop forte. Cette progression lente, répétée quotidiennement, envoie à votre système nerveux un message rassurant : « ce contact n’est pas dangereux ». Avec le temps, le réflexe nauséeux recule littéralement vers l’arrière de la gorge, ce qui facilite les gestes du quotidien et les soins bucco-dentaires.
Application de la technique de pression linguale selon la méthode de fiske
La méthode de Fiske, développée initialement en odontologie pédiatrique, repose sur l’utilisation de la langue comme « outil de contrôle » du réflexe vomitif. Le principe est simple : lorsque vous sentez venir un haut-le-cœur (par exemple lors d’une empreinte dentaire), vous exercez volontairement une pression ferme de la pointe de la langue contre votre palais antérieur, juste derrière les incisives supérieures. Ce geste musculaire mobilise les récepteurs proprioceptifs de la langue et détourne partiellement l’attention neurologique des zones gâchettes postérieures.
Cette technique peut paraître anecdotique, mais plusieurs études cliniques rapportent une diminution significative de la fréquence et de l’intensité du réflexe nauséeux chez les patients qui la maîtrisent. Pour l’intégrer efficacement, il est utile de la pratiquer à froid, en dehors de toute situation stressante. Par exemple, vous pouvez vous entraîner quelques minutes par jour à coller la langue contre le palais, en maintenant la pression pendant que vous respirez calmement par le nez. Le jour où un stimulus potentiellement déclencheur survient, ce mouvement devient alors un réflexe volontaire de contre-attaque, limitant la montée du réflexe vomitif.
Utilisation du gel anesthésique topique à la lidocaïne pour atténuation temporaire
Dans certaines situations, notamment en odontologie ou en ORL, les praticiens peuvent recourir à des anesthésiques topiques pour réduire temporairement la sensibilité des muqueuses. Les gels ou pulvérisations à base de lidocaïne sont les plus utilisés. Appliqués sur le voile du palais, la face dorsale de la langue ou la paroi pharyngée, ils diminuent la transmission des signaux sensoriels vers le tronc cérébral et permettent de réaliser des gestes autrement difficiles : prise d’empreinte, radiographie intra-buccale, examen laryngé, etc.
Cette stratégie présente toutefois des limites. D’une part, l’effet est transitoire (généralement 20 à 40 minutes), d’autre part, une anesthésie trop étendue peut perturber la déglutition et augmenter ponctuellement le risque de fausse route. L’usage de la lidocaïne doit donc être réservé à des actes ciblés, à la dose minimale efficace, et toujours encadré par un professionnel de santé. Pour vous, l’intérêt majeur est de vivre une expérience plus confortable, ce qui contribue à réduire le conditionnement négatif et l’appréhension lors des séances suivantes.
Exercices de respiration diaphragmatique et contrôle vagal
Parce que le réflexe vomitif est intimement lié à l’activation du nerf vague et au système nerveux autonome, les techniques de respiration contrôlée peuvent exercer un effet régulateur puissant. La respiration diaphragmatique, qui consiste à faire travailler principalement le ventre plutôt que la cage thoracique, favorise l’activation du système parasympathique, responsable de la détente et de la digestion. En pratique, cela signifie que vous pouvez « calmer » votre organisme avant et pendant une situation à risque (pose de digue dentaire, radio rétroalvéolaire, introduction d’un aliment difficile).
Un exercice simple consiste à inspirer lentement par le nez pendant 4 secondes en sentant votre abdomen se gonfler, à retenir votre souffle 2 secondes, puis à expirer par la bouche pendant 6 secondes. Répété 5 à 10 fois, ce cycle respiratoire abaisse la tension musculaire globale, y compris au niveau du cou et du pharynx. En combinant cette respiration avec les techniques d’exposition graduelle ou de pression linguale, vous agissez à la fois sur la composante physique et émotionnelle du réflexe vomitif. Avec l’entraînement, ces exercices deviennent des outils automatiques que vous pouvez mobiliser dès que vous sentez monter la gêne.
Stratégies comportementales et positionnement corporel optimal
Outre les techniques de désensibilisation locale et de contrôle respiratoire, certaines stratégies comportementales et posturales peuvent réduire fortement l’incidence du réflexe nauséeux. La position de votre tête, de votre cou et de votre tronc modifie en effet la répartition des pressions dans la gorge, la trajectoire des instruments et même la façon dont la salive s’accumule. Vous êtes-vous déjà rendu compte qu’en inclinant légèrement la tête vers l’avant, vous aviez moins tendance à avoir envie de vomir ? Ce type d’ajustement, simple en apparence, peut faire une grande différence.
Lors de soins dentaires, par exemple, il est souvent recommandé d’éviter une position totalement allongée lorsque le réflexe vomitif est très marqué. Un redressement partiel du dossier, avec une légère flexion du cou, permet de limiter le contact des fluides et des instruments avec les zones les plus postérieures de la gorge. Certains praticiens suggèrent également de demander au patient de lever un pied ou de serrer légèrement un poing : ces tâches motrices secondaires détournent une partie de l’attention corticale, ce qui peut suffire à diminuer la sensibilité réflexe. Dans la vie quotidienne, manger en position assise bien droite, la tête légèrement penchée vers l’avant, et prendre le temps de mâcher longuement sont des habitudes simples qui contribuent à stabiliser le réflexe nauséeux.
Protocoles dentaires spécifiques : radiographies rétroalvéolaires et empreintes dentaires
Le cabinet dentaire est l’un des contextes où le réflexe vomitif hypersensible pose le plus de défis, en particulier pour les radiographies rétroalvéolaires et les empreintes dentaires. Ces actes impliquent l’introduction d’objets relativement volumineux et rigides au fond de la bouche, au contact direct des zones gâchettes. De nombreux patients appréhendent ces gestes, parfois au point de renoncer à des traitements pourtant nécessaires. C’est pourquoi les chirurgiens-dentistes et les assistantes dentaires ont développé des protocoles spécifiques pour limiter le risque de déclenchement du gag reflex.
Pour les clichés rétroalvéolaires, plusieurs adaptations sont possibles : utilisation de films ou de capteurs numériques de plus petite taille, mise en place très progressive avec explications pas à pas, association systématique à des techniques de respiration contrôlée. Le praticien peut aussi positionner le capteur légèrement plus en avant et ajuster l’angulation du tube radiologique pour obtenir une image exploitable tout en respectant davantage votre seuil réflexe. Dans certains cas, il est même envisageable de remplacer ces clichés par des examens extra-oraux (orthopantomogramme, cone beam) qui ne nécessitent aucune introduction de matériel dans la bouche.
Les empreintes dentaires représentent un autre défi important. La sensation de matériau qui se répand vers le voile du palais est particulièrement propice au déclenchement du réflexe vomitif. Pour y faire face, les équipes privilégient désormais des empreintes numériques réalisées à l’aide de caméras intra-orales de petit diamètre, bien mieux tolérées. Lorsque les empreintes traditionnelles restent nécessaires, des plateaux de taille réduite, des matériaux à prise rapide et une position assise plus verticale sont habituellement employés. Il est également utile de convenir d’un signal de communication (lever la main, par exemple) pour que vous puissiez marquer une pause en cas de gêne, ce qui contribue à diminuer l’anxiété anticipatoire.
Approches pharmacologiques et alternatives thérapeutiques complémentaires
Dans les situations les plus complexes, lorsque le réflexe vomitif persistant empêche tout soin ou altère fortement la vie quotidienne, il est parfois nécessaire de recourir à des solutions pharmacologiques ou à des approches complémentaires. Certaines techniques de sédation consciente, à base de protoxyde d’azote ou de benzodiazépines à courte durée d’action, permettent de réduire l’anxiété et de moduler temporairement les réponses réflexes. Elles sont largement utilisées en odontologie et en endoscopie, toujours sous surveillance médicale stricte, et peuvent constituer un tremplin pour rétablir une relation de confiance avec les soins.
Parallèlement, des approches non médicamenteuses ont montré un intérêt croissant. L’hypnose médicale et la sophrologie, par exemple, aident à reprogrammer les réactions conditionnées en modifiant la perception du stimulus et en favorisant un état de relaxation profonde. Certaines thérapies cognitivo-comportementales ciblent spécifiquement la peur de vomir et la phobie des soins, en combinant exposition graduelle, restructuration des pensées anxieuses et apprentissage de techniques d’auto-contrôle. Enfin, des travaux explorent l’usage de la stimulation transcutanée du nerf vague ou de la stimulation électrique transcutanée (TENS) comme moyens de moduler la sensibilité réflexe, mais ces méthodes restent pour l’instant réservées à des protocoles spécialisés.
Quelle que soit la stratégie envisagée, l’essentiel est de ne pas rester seul(e) face à un réflexe vomitif envahissant. En discutant avec votre dentiste, votre médecin ou un orthophoniste spécialisé, vous pourrez construire un plan d’action personnalisé qui combine, selon vos besoins, désensibilisation progressive, gestion de l’anxiété, adaptations techniques et, si nécessaire, soutien pharmacologique ponctuel. Avec le temps, la plupart des patients parviennent à reprendre le contrôle de ce mécanisme, à retrouver une alimentation plus sereine et à vivre les soins médicaux avec beaucoup moins d’appréhension.