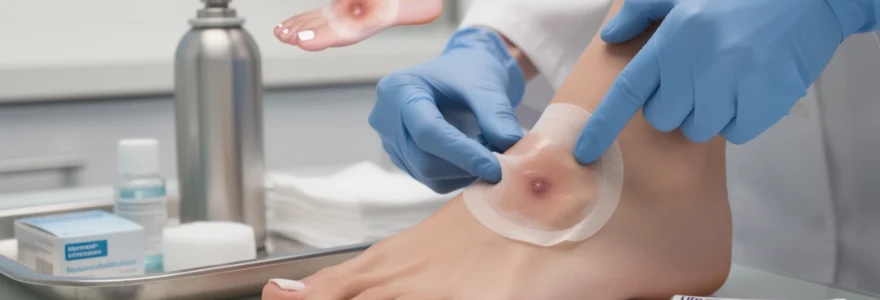
La cryothérapie à l’azote liquide représente aujourd’hui l’une des méthodes les plus efficaces pour traiter les verrues récalcitrantes. Pourtant, l’apparition d’une cloque après le traitement suscite souvent inquiétude et inconfort chez les patients. Cette réaction cutanée, bien que spectaculaire, constitue en réalité une réponse normale du tissu épidermique au choc thermique intense provoqué par l’application d’azote à température extrêmement basse. Comprendre le mécanisme de formation de cette phlyctène, savoir distinguer une évolution normale d’une complication, et maîtriser les gestes appropriés pour soulager la douleur sont essentiels pour traverser sereinement cette phase post-traitement. Environ 65% des patients traités par cryothérapie développent une cloque dans les 24 heures suivant l’intervention, ce qui souligne l’importance d’une information claire sur cette manifestation cutanée attendue.
Cryothérapie à l’azote liquide : mécanisme d’action et formation de la phlyctène post-traitement
Le traitement des lésions verruqueuses par cryothérapie repose sur un principe physiopathologique précis : la destruction ciblée des kératinocytes infectés par le papillomavirus humain. L’azote liquide, appliqué directement sur la verrue, génère un abaissement brutal de température qui déclenche une cascade de modifications cellulaires irréversibles. Cette technique destructrice ne s’attaque pas directement au virus HPV, mais élimine les cellules qui hébergent l’agent pathogène, permettant ainsi à un épiderme sain de se reconstituer progressivement.
Nécrose cellulaire par cristallisation intracellulaire à -196°C
L’azote liquide utilisé en dermatologie atteint une température de -196°C, créant un contraste thermique radical avec la température corporelle normale de 37°C. Ce différentiel extrême provoque une congélation quasi-instantanée des tissus traités, visiblement marquée par l’apparition d’un halo blanc caractéristique autour de la lésion. Au niveau microscopique, l’eau intracellulaire se transforme en cristaux de glace qui perforent littéralement les membranes cellulaires et détruisent les organites vitaux, notamment le noyau et les mitochondries.
La phase de réchauffement qui suit immédiatement l’application amplifie considérablement les dégâts tissulaires. En effet, les cycles successifs de congélation-décongélation multiplient les ruptures membranaires et augmentent l’efficacité destructrice du traitement. Les dermatologues expérimentés appliquent généralement deux cycles pour les verrues épaisses, garantissant une nécrose cellulaire complète jusqu’à une profondeur suffisante pour éliminer la totalité de la lésion virale.
Phase inflammatoire et exsudation séreuse dans les 24-48 heures
Dans les heures qui suivent l’application d’azote liquide, votre organisme déclenche une réaction inflammatoire intense au niveau de la zone traitée. Cette réponse physiologique normale se manifeste par une vasodilatation locale, un afflux de cellules immunitaires et une augmentation de la perméabilité capillaire. Ces phénomènes conjugués entraînent une exsudation de liquide séreux qui s’accumule entre l’épiderme décollé et le derme sous-jacent, formant la fameuse phlyctène ou cloque.
Cette vésicule remplie de
cette manière joue un véritable rôle de « coussin biologique » qui protège les tissus sous-jacents. Même si l’aspect peut impressionner, cette cloque après verrue brûlée à l’azote fait partie intégrante du processus de réparation cutanée. Elle témoigne que la cryothérapie a été suffisamment profonde pour entraîner une brûlure de second degré contrôlée, condition nécessaire à la destruction complète des kératinocytes infectés. La douleur, souvent vive les premières heures, tend ensuite à diminuer progressivement à mesure que la phase inflammatoire se stabilise.
Dans la majorité des cas, cette phlyctène est remplie d’un liquide clair, jaunâtre ou légèrement rosé, correspondant à l’exsudat séreux inflammatoire. Lorsqu’il s’agit d’une bulle hémorragique, contenant du sang, cela traduit simplement une atteinte plus profonde des capillaires dermiques, fréquente sur les verrues plantaires très kératosiques ou anciennes. Que la cloque soit claire ou sanguine, son évolution reste généralement bénigne si les règles d’hygiène et de protection locale sont respectées durant les premiers jours suivant la cryothérapie.
Différenciation entre cloque normale et complication infectieuse
Face à une cloque après verrue brûlée à l’azote, la première question que l’on se pose est souvent : « Est-ce normal ou est-ce infecté ? ». Une phlyctène post-cryothérapie physiologique présente un contenu clair ou légèrement sanguinolent, une bordure nette, et s’accompagne d’une douleur modérée à la pression. La peau périphérique reste d’aspect habituel, sans rougeur excessive, et la sensation de chaleur locale est limitée. Dans ce contexte, la cloque constitue un phénomène attendu et ne nécessite pas de geste invasif en urgence.
En revanche, certains signes doivent alerter sur une possible surinfection bactérienne. Une cloque qui devient franchement purulente, dont le liquide se trouble ou vire au jaune-vert, associée à une rougeur diffuse, une chaleur importante et une douleur pulsatile, évoque une infection locale. L’apparition de stries rouges remontant le long du membre, de fièvre, de frissons ou d’un malaise général impose une consultation rapide. On peut comparer la situation à une petite ampoule de chaussure : tant qu’elle reste claire et propre, le risque reste limité ; dès qu’elle se trouble, qu’elle devient très douloureuse et chaude, le risque infectieux augmente nettement.
Il est également important d’évaluer l’évolution dans le temps. Une cloque post-azote qui grossit légèrement puis se stabilise, avant de se ratatiner et de se dessécher, suit une trajectoire tout à fait normale. À l’inverse, une phlyctène qui s’étend rapidement au-delà de la zone initialement traitée, qui s’accompagne d’un œdème important du doigt, du pied ou de la main, peut traduire une réaction anormale. Dans le doute, surtout chez l’enfant, la femme enceinte, le patient diabétique ou immunodéprimé, il est préférable de demander l’avis d’un médecin ou d’un dermatologue afin d’écarter une complication.
Durée du processus de cicatrisation après application d’azote
La durée de cicatrisation après une verrue brûlée à l’azote varie en fonction de plusieurs paramètres : profondeur de la lésion, localisation anatomique, âge du patient et éventuelles pathologies associées (diabète, troubles circulatoires…). En moyenne, on estime que la phase de cicatrisation d’une cloque post-cryothérapie s’étale sur 7 à 10 jours pour la peau des mains, et plutôt 10 à 15 jours pour la plante des pieds, où l’épiderme est plus épais. Dans les 48 premières heures, la phlyctène se constitue, puis se stabilise en volume.
Entre le troisième et le septième jour, le liquide contenu dans la cloque se résorbe progressivement, soit par réabsorption à travers l’épiderme, soit après ouverture contrôlée si le médecin décide de la percer dans un contexte de douleur importante. Une croûte fine ou un lambeau cutané desséché recouvre alors la zone. Cette période correspond à la phase de réparation épidermique active, durant laquelle les kératinocytes sains migrent et prolifèrent pour reconstituer une barrière cutanée intacte. Vous pouvez parfois observer des démangeaisons légères, souvent signes de cicatrisation.
Enfin, la phase de remodelage, plus silencieuse, peut durer plusieurs semaines. La couleur de la peau reste rosée, puis s’homogénéise peu à peu pour se rapprocher du teint environnant. Sur les zones de forte contrainte mécanique, comme les talons ou les articulations, un léger épaississement transitoire de la peau est possible. L’absence de points noirs (vaisseaux thromboses de la verrue) et la réapparition des lignes de la peau ou des empreintes digitales constituent de bons indicateurs de guérison complète. Il est donc normal que, plusieurs semaines après la cryothérapie, la zone traitée garde un aspect différent avant de retrouver progressivement une apparence quasi normale.
Protocole de gestion immédiate de la phlyctène post-cryothérapie
Après une verrue brûlée à l’azote avec apparition de cloque, la gestion des premières 24 à 72 heures est déterminante pour limiter la douleur et prévenir les complications. L’objectif est double : protéger mécaniquement la phlyctène tout en assurant une antisepsie régulière pour éviter la surinfection. Contrairement à certaines croyances, il n’est ni nécessaire ni souhaitable de « laisser à l’air » une bulle récente sur un pied ou une main, surtout si elle se situe dans une zone de frottement ou de pression. Un protocole simple, reproductible à domicile, permet de sécuriser cette phase aiguë.
Avant toute manipulation, un lavage soigneux des mains et de la zone traitée avec de l’eau et un savon doux est indispensable. Vous pouvez ensuite sécher par tamponnement à l’aide d’une compresse stérile, sans frotter pour ne pas rompre prématurément la cloque. Les recommandations des sociétés savantes insistent sur la nécessité de maintenir une hygiène rigoureuse des lésions détruites par l’azote, car la principale complication reste la surinfection. Ce cadre général s’applique aussi bien aux phlyctènes claires qu’aux bulles hémorragiques, ces dernières pouvant nécessiter, sur avis médical, une évacuation contrôlée si la douleur devient invalidante.
Application de compresses stériles imprégnées de chlorhexidine
Parmi les solutions antiseptiques adaptées aux suites de cryothérapie, la chlorhexidine aqueuse occupe une place de choix. Elle présente un excellent profil d’efficacité contre les bactéries cutanées courantes tout en étant bien tolérée par la plupart des peaux, y compris sensibles. Après nettoyage doux, vous pouvez imbiber une compresse stérile de chlorhexidine et la déposer quelques minutes sur la zone de la cloque, sans exercer de pression excessive. Ce geste simple aide à réduire la charge bactérienne de surface et à sécuriser la cicatrisation.
Il n’est pas nécessaire de multiplier les antiseptiques : mieux vaut en choisir un et l’utiliser correctement, une à deux fois par jour selon l’état de la peau et les recommandations du professionnel de santé. En revanche, il convient d’éviter les solutions alcooliques, trop irritantes sur une brûlure de second degré et susceptibles d’augmenter la douleur. De même, l’usage d’iode ou de dérivés iodés doit être discuté en cas d’allergie connue ou de pathologie thyroïdienne. La régularité prime sur la surenchère : un protocole simple, appliqué chaque jour, reste la meilleure garantie de protection contre l’infection.
Après l’antisepsie, la zone peut être laissée quelques minutes à l’air libre pour permettre au produit de sécher, puis recouverte d’un pansement adapté. Si la cloque est située sur une verrue plantaire brûlée à l’azote, il est préférable de bien protéger la zone avant tout appui prolongé, notamment chez les sportifs, les personnes qui marchent beaucoup pour leur travail ou les enfants actifs. L’association chlorhexidine + pansement protecteur constitue alors un duo efficace pour limiter frottements, macération et douleur.
Pansement hydrocolloïde versus tulle gras : choix thérapeutique optimal
Le choix du pansement après cryothérapie dépend de l’aspect de la cloque et de la localisation de la verrue brûlée à l’azote. Les pansements hydrocolloïdes sont particulièrement intéressants lorsque la peau est intacte, que la phlyctène n’est pas rompue et que la zone est soumise à des pressions répétées, comme la plante du pied. Ces dispositifs créent un milieu humide contrôlé, favorisant la cicatrisation tout en jouant un rôle d’amortisseur mécanique. Ils peuvent rester en place plusieurs jours, à condition qu’ils restent propres, bien adhérents et non macérés.
Le tulle gras, quant à lui, sera privilégié lorsque la cloque a été ouverte par un professionnel de santé, ou qu’une érosion cutanée est présente. Imprégné d’agents gras non occlusifs, il évite l’adhérence du pansement à la plaie et limite la douleur au retrait. On peut ensuite recouvrir ce tulle d’une compresse stérile et d’un bandage léger pour le maintenir. Cette stratégie est souvent retenue pour les verrues digitales brûlées à l’azote, notamment au niveau des doigts, où la peau est fine et plus fragile.
Comment choisir concrètement entre hydrocolloïde et tulle gras ? Une règle simple peut vous guider : si la cloque est intacte, indolore ou modérément douloureuse, située sur une zone d’appui comme le talon ou l’avant-pied, un pansement hydrocolloïde est souvent le meilleur choix. Si la cloque est rompue, suintante, ou si la peau est déjà à vif, le tulle gras, plus respectueux de l’épiderme lésé, sera préférable. Votre médecin, dermatologue ou podologue pourra adapter ce schéma en fonction de votre terrain, de votre activité quotidienne et de la taille de la vésicule.
Contre-indications formelles : perçage prématuré et risque de surinfection
La tentation de percer une cloque après verrue brûlée à l’azote est fréquente, surtout lorsque la bulle est volumineuse ou tendue. Pourtant, en l’absence de douleur invalidante ou de bulle hémorragique gênante, il est clairement déconseillé de le faire soi-même. La phlyctène constitue une barrière naturelle contre les bactéries extérieures : la rompre ouvre la voie aux germes et augmente mécaniquement le risque de surinfection. De plus, une ouverture anarchique, avec une aiguille non stérilisée ou un objet tranchant, expose à des plaies irrégulières qui cicatriseront moins bien et plus lentement.
Les recommandations dermatologiques sont nuancées : dans le cadre d’une cryothérapie réalisée en cabinet, une bulle hémorragique très douloureuse peut être percée par le médecin, à l’aide d’une aiguille stérile préalablement chauffée et après désinfection rigoureuse. Le toit de la cloque est alors laissé en place pour servir de pansement biologique et limiter la douleur. En revanche, tenter de reproduire ce geste à domicile, sans maîtrise des règles d’asepsie, reste fortement déconseillé. En cas de gêne majeure, mieux vaut consulter un professionnel de santé qui décidera de la meilleure conduite à tenir.
Il faut également rappeler que percer une cloque sur une verrue plantaire brûlée à l’azote peut être particulièrement risqué chez les patients diabétiques, souffrant d’angiopathie ou de neuropathie périphérique. Chez ces personnes, la moindre plaie au pied peut se compliquer et évoluer vers un ulcère difficile à cicatriser. Dans ce contexte, l’automédication invasive est à proscrire absolument. L’écoute des signaux de douleur, l’observation attentive de la peau et le recours précoce au médecin restent les meilleurs alliés pour éviter tout incident.
Surveillance des signes d’infection bactérienne secondaire
Une fois le pansement mis en place, la surveillance quotidienne de la zone traitée reste essentielle. Que devez-vous vérifier ? D’abord, l’aspect de la peau autour de la cloque : elle doit rester de couleur normale ou légèrement rosée, sans extension rapide de la rougeur. Ensuite, l’absence de chaleur excessive au toucher, de douleur qui s’aggrave au fil des jours ou de suintement malodorant. Ces éléments, pris isolément ou ensemble, peuvent évoquer une infection bactérienne secondaire survenue au décours de la cryothérapie.
Il est recommandé d’ôter le pansement au moins une fois par jour pour inspecter la zone, la nettoyer à l’eau et au savon, puis renouveler l’antisepsie et la protection. Si vous constatez que la phlyctène devient trouble, que le liquide à l’intérieur semble épais ou que la peau se décolle largement, prenez rendez-vous avec votre médecin. L’apparition de signes généraux (fièvre, frissons, ganglions sensibles à proximité) impose une consultation sans délai. Mieux vaut consulter pour une alerte bénigne que d’attendre une complication plus sévère.
Chez les sujets fragiles (immunodéprimés, personnes âgées, enfants en bas âge), la vigilance doit être renforcée. Un simple retard de cicatrisation, une cloque qui ne diminue pas de volume après une semaine ou une douleur anormalement persistante justifient un avis spécialisé. Le dermatologue pourra décider d’un traitement local par antibiotique topique, voire d’un antibiotique par voie générale si l’atteinte est plus étendue. La prévention reste toutefois la meilleure approche : hygiène quotidienne, pansement propre, non-manipulation intempestive de la cloque et consultation précoce en cas de doute.
Arsenal thérapeutique antalgique pour soulager la douleur vésiculaire
La douleur après une verrue brûlée à l’azote avec cloque est très variable d’une personne à l’autre. Certains décrivent une simple gêne, d’autres une sensation de brûlure intense, surtout lors de l’appui sur une verrue plantaire ou de la préhension pour une verrue digitale. Pour améliorer votre confort, il est possible d’associer plusieurs leviers antalgiques complémentaires : traitements médicamenteux par voie générale, crèmes locales et mesures physiques simples. L’objectif est de réduire la douleur suffisamment pour permettre une vie quotidienne normale, tout en respectant le processus naturel de cicatrisation.
La bonne nouvelle, c’est que cette douleur post-cryothérapie est généralement la plus intense dans les 24 premières heures, puis décroît nettement. Cependant, lors de certaines activités (marche prolongée, sport, écriture), des pics douloureux peuvent persister tant que la cloque n’est pas résorbée. C’est là que l’adaptation fine du traitement antalgique, en concertation avec votre médecin ou votre pharmacien, prend tout son sens. Comme pour un « bleu » après un choc, l’idée est d’accompagner le temps biologique sans chercher à le raccourcir à tout prix, mais en rendant cette période beaucoup plus supportable.
Paracétamol 1g versus AINS : posologie adaptée à l’intensité douloureuse
En première intention, le paracétamol reste l’antalgique de référence pour soulager la douleur liée à une cloque après verrue brûlée à l’azote. Chez l’adulte, la dose usuelle est de 500 mg à 1 g par prise, à renouveler si besoin toutes les 6 heures, sans dépasser 3 g par jour (ou 4 g sur avis médical, chez un adulte de plus de 50 kg sans facteur de risque hépatique). Chez l’enfant, la posologie est adaptée au poids, selon la règle des 15 mg/kg par prise, à répéter toutes les 6 heures, sans excéder 60 mg/kg/jour. Ce traitement permet de réduire significativement la douleur tout en présentant un profil de tolérance bien connu.
Les anti-inflammatoires non stéroïdiens (AINS) comme l’ibuprofène peuvent être envisagés en seconde intention, notamment si la composante inflammatoire est importante, avec douleur pulsatile et œdème marqué. Toutefois, ils ne sont pas systématiques et comportent des contre-indications (antécédents d’ulcère gastroduodénal, insuffisance rénale, certaines situations infectieuses, grossesse avancée, etc.). De plus, certains spécialistes préfèrent limiter leur utilisation dans le contexte de certaines infections cutanées potentielles, car ils peuvent parfois masquer des signes d’alerte.
En pratique, si la douleur est modérée et bien contrôlée par le paracétamol, il est inutile d’ajouter un AINS. Si, malgré une posologie correcte de paracétamol, la douleur reste invalidante, parlez-en à votre médecin qui décidera de la pertinence d’introduire un AINS, de manière courte et ciblée. Ne combinez jamais plusieurs anti-inflammatoires entre eux, et évitez l’automédication prolongée sans avis professionnel, surtout si vous prenez déjà d’autres traitements chroniques.
Crèmes anesthésiantes topiques à base de lidocaïne 5%
Pour les douleurs localisées, notamment sur les doigts, le dos de la main ou certaines verrues périunguéales, les crèmes anesthésiantes à base de lidocaïne (souvent associée à de la prilocaïne) peuvent apporter un soulagement complémentaire. Appliquées en couche fine autour de la zone de la cloque, en évitant de masser directement sur la phlyctène, elles procurent une diminution transitoire de la sensibilité cutanée. L’effet débute en général au bout de 30 à 60 minutes et peut durer quelques heures, ce qui est particulièrement utile avant une activité manuelle, une séance de soins ou un changement de pansement.
Ces produits ne sont cependant pas dénués de limites. D’une part, leur pénétration est moindre sur une peau épaissie comme celle de la plante des pieds, d’où une efficacité parfois modeste pour les verrues plantaires brûlées à l’azote. D’autre part, ils ne doivent pas être appliqués sur une peau franchement ulcérée, suintante ou infectée, ni sur de larges surfaces, afin d’éviter un passage systémique excessif. Le respect des doses maximales recommandées et du temps de pose est essentiel, en particulier chez l’enfant.
Utilisées de façon ponctuelle et ciblée, ces crèmes peuvent être comparées à un « interrupteur temporaire » de la douleur, utile pour franchir un cap difficile. Elles s’inscrivent dans une stratégie globale associant antalgique oral, protection mécanique par pansement adapté et adaptation des activités. En cas de doute sur la compatibilité avec votre situation (grossesse, allaitement, antécédents d’allergie à la lidocaïne), demandez conseil à votre médecin ou à votre pharmacien avant utilisation.
Cryothérapie locale modérée avec poches de glace stériles
Paradoxalement, le froid peut également être mis à profit pour soulager la douleur après une cryothérapie à l’azote, à condition d’être utilisé avec parcimonie et douceur. L’application de poches de glace enveloppées dans un linge propre, ou de packs de froid réutilisables, permet de diminuer temporairement la conduction nerveuse et de réduire la sensation de brûlure. Il ne s’agit pas ici de recréer une cryothérapie médicale, mais plutôt d’exploiter le principe bien connu de la poche de glace sur une entorse ou un hématome.
La règle d’or est d’éviter tout contact direct entre la glace et la peau, afin de ne pas provoquer de brûlure par le froid sur une zone déjà fragilisée. Des applications courtes, de 5 à 10 minutes, peuvent être répétées plusieurs fois par jour en fonction du soulagement ressenti, en veillant à surveiller l’aspect cutané. Si la cloque est volumineuse ou très tendue, il est préférable de placer le froid à proximité, plutôt que directement au-dessus, pour limiter le risque de rupture mécanique de la phlyctène.
Chez les sujets à risque de troubles circulatoires périphériques (syndrome de Raynaud, artériopathie), l’utilisation du froid local doit être prudente et limitée. Dans tous les cas, le froid ne remplace pas les mesures de base (antisepsie, pansement, antalgique oral), mais vient en complément, comme un outil simple et accessible à domicile pour gérer les pics douloureux. Si vous constatez que la douleur augmente paradoxalement après le froid, ou que la peau devient blanchâtre, insensible, il convient d’arrêter immédiatement ces applications et d’en parler à un professionnel de santé.
Soins dermatologiques spécifiques selon la localisation anatomique de la verrue
Toutes les verrues ne se ressemblent pas, et la prise en charge d’une cloque après verrue brûlée à l’azote doit tenir compte de la localisation. Une verrue plantaire, soumise à la pression du poids du corps, ne cicatrise pas dans les mêmes conditions qu’une verrue digitale exposée aux lavages répétés et aux gestes fins. Adapter les soins locaux, le pansement et, parfois, le mode de vie temporaire permet de réduire significativement la douleur et de favoriser une cicatrisation rapide et de qualité. En pratique, il s’agit de réfléchir à la manière dont la zone est sollicitée au quotidien, puis d’anticiper et de limiter ces contraintes autant que possible.
Cette approche « sur mesure » est particulièrement importante chez les personnes très actives, les sportifs, les travailleurs manuels ou ceux qui restent longtemps debout. Une verrue plantaire brûlée à l’azote chez un coureur ou un serveur devra, par exemple, être protégée différemment de celle d’une personne sédentaire. De même, une verrue périunguéale traitée au niveau du pouce d’une personne qui tape beaucoup au clavier nécessitera une protection mécanique spécifique pour éviter les microtraumatismes répétés lors de la frappe.
Verrues plantaires : décharge podologique et chaussage adapté
Les verrues plantaires sont parmi les plus invalidantes après cryothérapie, car chaque pas exerce une pression directe sur la zone traitée. Lorsque l’on brûle une verrue plantaire à l’azote, l’apparition d’une cloque hémorragique ou séreuse est fréquente, avec un risque de douleur à l’appui. La stratégie principale consiste alors à organiser une « décharge podologique », c’est-à-dire à diminuer la pression exercée sur la phlyctène lors de la marche et de la station debout. Pour cela, des pansements rembourrés, des mousses en forme de donut (anneau avec un trou central) ou des semelles correctrices peuvent être utilisés.
Le choix du chaussage joue également un rôle clé. Privilégiez des chaussures larges à l’avant-pied, avec une semelle intérieure souple et amortissante. Évitez les talons hauts, les chaussures rigides ou étroites qui concentrent la pression sur une petite zone et aggravent la douleur. Si la verrue plantaire brûlée à l’azote se situe sur un point de contact majeur (tête de métatarsien, talon), il peut être nécessaire de réduire temporairement les activités sportives à impact (course, sauts) au profit d’exercices à faible charge (vélo, natation, renforcement doux), le temps que la cloque se résorbe.
Un podologue peut proposer des découpes spécifiques dans une semelle, ou un petit appareillage sur mesure, pour contourner la zone douloureuse. Cette démarche est particulièrement pertinente chez les personnes qui présentent plusieurs verrues plantaires traitées, un pied creux ou plat, ou des troubles de l’appui. Une bonne prise en charge mécanique, associée aux soins de peau et au traitement antalgique, permet souvent de reprendre une marche quasi normale en quelques jours, tout en respectant le temps de cicatrisation.
Verrues digitales et périunguéales : protection mécanique renforcée
Les verrues digitales, en particulier celles situées autour des ongles (verrues périunguéales), posent d’autres défis après cryothérapie. La peau y est fine, très vascularisée et soumise à des microtraumatismes fréquents : gestes du quotidien, lavage des mains, activités manuelles fines. Après une verrue brûlée à l’azote au niveau d’un doigt, la cloque peut rapidement devenir gênante pour saisir des objets, taper au clavier ou effectuer des tâches ménagères. L’objectif principal des soins sera de protéger mécaniquement la zone tout en préservant la mobilité du doigt.
Des pansements digitaux spécifiques, en forme de doigtier, peuvent être très utiles. Ils offrent une protection circulaire, limitent les frottements et maintiennent un environnement propre autour de la phlyctène. Il est toutefois important de ne pas trop serrer ces pansements, afin de ne pas compromettre la circulation sanguine. Sur les verrues périunguéales, un pansement fin, associé à un tulle gras si la cloque est ouverte, permet de recouvrir le pourtour de l’ongle sans exercer de pression sur la matrice unguéale, réduisant ainsi le risque de dystrophie de l’ongle à distance.
Il convient également d’adapter la fréquence des lavages de mains et le choix du savon. Des lavages trop fréquents avec des produits agressifs peuvent irriter davantage la peau fragilisée et retarder la cicatrisation. Un savon surgras, de l’eau tiède plutôt que chaude, et un séchage par tamponnement constituent de bons réflexes. Lors de tâches à risque (vaisselle, jardinage, bricolage), le port de gants de protection permet de limiter les chocs et les agressions chimiques sur la zone traitée.
Adaptation du protocole pour les zones de friction cutanée
Certaines verrues se situent dans des zones de friction intense : plis de flexion (coude, genou), ceinture, bord du soutien-gorge, zones de frottement avec les vêtements ou l’équipement sportif. Après une verrue brûlée à l’azote dans ces régions, la cloque est soumise à des contraintes répétées, ce qui augmente le risque de rupture prématurée et de douleur. Pour limiter ces phénomènes, il est essentiel d’anticiper les mouvements et les frottements habituels, puis de mettre en place des protections adaptées.
Un pansement souple, extensible, capable de suivre les mouvements du corps, sera généralement plus indiqué qu’une compresse rigide solidement fixée. Les pansements hydrocolloïdes fins, à forte adhésivité, sont souvent bien tolérés dans les plis, à condition de surveiller la macération. En cas de transpiration abondante ou d’activité sportive, il peut être nécessaire de changer le pansement plus fréquemment pour éviter que l’humidité ne fragilise la peau autour de la cloque.
Les vêtements jouent aussi un rôle protecteur ou aggravant. Préférez des tissus doux, en coton, peu abrasifs, et évitez les coutures épaisses qui tombent directement sur la zone traitée. Dans certains cas, un simple ajustement de la garde-robe pendant quelques jours (pantalon plus ample, brassière plutôt que soutien-gorge à armatures, chaussettes sans couture marquée) peut suffire à améliorer nettement le confort et la qualité de cicatrisation. Là encore, l’objectif est de laisser à la peau les meilleures conditions possibles pour se régénérer, en réduisant au maximum les agressions mécaniques.
Complications post-cryothérapie nécessitant une consultation dermatologique urgente
Si la majorité des phlyctènes après verrue brûlée à l’azote évoluent favorablement avec des soins simples, certaines situations doivent conduire à consulter rapidement, voire en urgence. La plus préoccupante est l’infection cutanée sévère, qui se manifeste par une augmentation brutale de la douleur, une rougeur étendue, une chaleur locale intense, parfois accompagnée de pus, de fièvre et d’un état général altéré. Dans ce cas, l’atteinte ne se limite plus à une simple cloque post-cryothérapie, mais peut s’étendre aux tissus voisins, nécessitant un traitement antibiotique et une prise en charge rapprochée.
D’autres signes doivent également alerter : apparition de stries rouges le long du membre (lymphangite), œdème massif d’un doigt ou d’un pied, difficulté à bouger l’articulation voisine, ou encore douleur disproportionnée par rapport à l’aspect visible de la peau. Chez les patients diabétiques, la moindre plaie au pied associée à une rougeur qui s’étend impose une consultation rapide, idéalement auprès d’un médecin connaissant le pied diabétique. Un retard de prise en charge peut favoriser la constitution d’un ulcère ou d’une infection profonde plus difficile à traiter.
On surveillera aussi les troubles de la pigmentation ou de la cicatrisation qui semblent anormaux : apparition d’une tache très blanche ou très foncée de grande taille, hyperpigmentation persistante plusieurs mois après la cryothérapie, cicatrice hypertrophique ou chéloïde douloureuse et prurigineuse. Bien que rares, ces séquelles peuvent nécessiter une prise en charge spécifique (crèmes dépigmentantes, traitements au laser, injections de corticoïdes dans la cicatrice). Enfin, toute suspicion de lésion initialement mal diagnostiquée (verrue supposée qui ne cicatrise pas, aspect cutané inhabituel, récidives multiples sur la même zone) doit inciter à reprendre contact avec un dermatologue pour réévaluer le diagnostic et, si besoin, pratiquer une biopsie.
Cicatrisation optimale et prévention des séquelles pigmentaires ou hypertrophiques
Une fois la phase aiguë passée et la cloque résorbée, l’enjeu devient la qualité de la cicatrisation à moyen et long terme. Après une verrue brûlée à l’azote, la peau garde souvent, pendant plusieurs semaines, une coloration rosée ou brunâtre, parfois plus claire que la peau environnante. Cette dyschromie post-inflammatoire est fréquente, surtout chez les phototypes foncés ou après exposition solaire. La prévention passe d’abord par une protection solaire rigoureuse : application d’un écran à indice élevé (SPF 50+) sur la zone découverte, limitation des expositions directes, en particulier en été.
Pour favoriser une cicatrisation harmonieuse, l’utilisation de crèmes cicatrisantes à base de cuivre-zinc, de panthénol ou d’acide hyaluronique peut être intéressante. Appliquées une à deux fois par jour sur la zone parfaitement refermée (sans plaie ouverte), elles contribuent à restaurer la barrière cutanée, à réduire la sécheresse et les sensations de tiraillement. Sur les zones à risque de cicatrice hypertrophique (haut du dos, épaules, sternum), ou chez les personnes ayant déjà présenté des chéloïdes, l’utilisation précoce de pansements siliconés peut être discutée avec le dermatologue.
Enfin, la patience reste une vertu essentielle en matière de cicatrisation. Il faut souvent plusieurs mois pour que la peau retrouve son aspect définitif après une cryothérapie, et il est normal que la zone traitée reste visible quelque temps. Évitez de gratter les croûtes, de frotter vigoureusement avec un gant ou une pierre ponce, ou d’utiliser des produits irritants (gommages agressifs, lotions alcoolisées) sur la zone en cours de réparation. En respectant ces principes simples, en protégeant la peau du soleil et en suivant les conseils de votre médecin, vous mettez toutes les chances de votre côté pour obtenir, à terme, une cicatrice discrète et une peau saine, débarrassée de la verrue initiale.